2 марта 2018
Добрый вечер!На протяжении трех месяцев мучает дискомфорт в заднем проходе: постоянно жжет, как бы печет или просто очень горячо становится, в основном после дефекации, ночью ничего не беспокоит, только днем!Иногда чувство неполного опорожнения и газы отходят!! Была у двух разных проктологов, делали ректоскопию, аноскопию, ничего не выявили, небольшой внутренний геморрой, совсем маленький! Гастроэнтеролог ставит СРК , стул почти всегда жидковатый, Сдавала асе анализы , есть небольшой дисбактериоз! Остальное в норме!! Прописывали свечи проктоседин и клтзмы с ромашкой, еще мазь офлубин!! Жжение не прекращается!! Не чешется, зуда нет! Глистов нет!! Посоветуйте лечение, спасибо.
На сервисе СпросиВрача доступна консультация проктолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте. Если все хорошо по обследованию, то ищите в этом психогенный фактор.
, 2 марта 2018
Роман, я была на приеме у невропатолога, он не видит отклонений в моей психике.Может ли быть такое, что проктолог не видит причины моего состояния? И ведь один из них поставил диагноз катаральный проктит, я наверное забыла вам об этом написать. Прописал врач свечи и клизмы, которые не помогли!Может посоветуете что то еще от жжения?? Я заметила, что оно начинается после похода в туалет!
Попейте антигистаминных препаратов— фенкорол, тавегил. Снимают зуд и раздражение
Роман, добрый вечер!! Спасибо за ответы!! Завтра еду повторно на прием к гастроэнтерологу и проктологу!! Посмотрим что скажут!!
Роман, еще раз добрый вечер!! Только что пришли анализы на дисбак.Выявлена 2 степень микробиологических нарушений , клостридии до 10^7КОЕ/л и хеликобактер положительные результаты!! Это о чем то может говорить? Мои симптомы могут быть с этим как то связаны??т Три месяца жжение , это что то! Все началось после выписки из больницы, было двухстороннее воспаление легких.!Может действительно дисбиоз, да еще и СРК.А жжение похоже на изжогу, только в другом месте!

Здравствуйте. Попытайтесь, для начала, нормолизовать свой рацион питания, исключив все острое, копченое, жареное, чрезмерно соленое. Начните день со стакана чистой воды. Приемы пищи до 5-6 раз в день. В качестве поддержки микрофлоры кишечника рекомендую бифиформ или хилак форте. Выздоравливайте.
Валерий, добрый вечер!! Я уже длительное время не употребляю вредных продуктов!!Пью бифидумбактерин.Вот только что пришли анализы на дисбак, выявлена 2 степень микробиологических нарушений, обусловленная повышением содержания условно -патогенных микроорганизмов клостридицй до 10^7 КОЕ/л..еще кровь на хеликобактер сдавала, результаты тоже положительные! Может из за этого?? Ну три месяца, жжет, это что то! Это как изжога, только в другом месте!
Элен, могу посоветовать до начала медикоментозной терапии сменить способ личной гигиены после туалета с бумаги на воду, а так же сменить мыло.
Валерий, спасибо большое!! Я уже лет сто не пользуюсь туалетной бумагой, только вода!В дороге влажные салфетки.
Тогда могу порекомендовать только максимально исключить механическое воздействие на анальный сфинктер и прямую кишку. Берегите себя.
По анализам все неплохо, нет повода говорить о дисбактериозе. Уже доказано, что анализы на дисбактериоз бессмыслены и ничего не показывают. То что была превмания— это конфликт сильного страха за жизнь. Прямая кишка это территорияльный гнев или конфликт идентичности. Надо поработать с вашим эмоциональным фоном. Тут невролог бесполезен)
Роман, как интересно вы написали!! И где же и кто со мной может поработать в этом направление?? Если вы имеете ввиду психологов, то я почему то не испытываю к ним доверия!Истинный психолог , в наше время редкость!!
Я учусь и занимаюсь психологией) изучаю психосоматику)
, 3 марта 2018
Роман, здравствуйте!! И что по вашему со мной не так?? С чего следует начинать?? Ваш совет!
Оцените, насколько были полезны ответы врачей
Проголосовало 7 человек,
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
- Боль в заднем проходе
- Разновидности боли в заднем проходе и прямой кишке
- Возможные причины боли в заднем проходе
- Что делать при появлении боли в заднем проходе
- Диагностика
- К каким врачам обращаться при боли в заднем проходе
- Боль в заднем проходе при беременности
- Боль в заднем проходе у детей
- Лечение
- Консервативная терапия
- Хирургическое лечение
- Профилактика
- Как определить источник боли
- Причины боли в копчике при сидении и вставании
- Боли исходящие из области копчика
- Травма
- Пилонидальная болезнь
- Опухоли крестцово-копчиковой области
- Ожирение
- Идиопатические боли
- Боли, отдающие в район копчика
- Геморрой
- Синдром грушевидной мышцы
- Эндометриоз
- Болезни пояснично-крестцового отдела позвоночника
- Классификация
- Боль в копчике при вставании
- Боль в копчике в сидячем положении
- Методы диагностики
- Пальпация
- МРТ, УЗИ
- Рентген
- Когда и к какому врачу обращаться
- Вопросы доктора во время приема
- Лечение боли в копчике
- Нестероидные противовоспалительные препараты
- Слабительные
- Местные анестетики
- Специальные подушки
- Физиотерапия
- Лечебная физкультура
- Хирургическое вмешательство
- Народная медицина
Боль в заднем проходе

У боли, жжения или зуда в заднем проходе может быть множество причин — от аллергии на гель для душа до геморроя, анальных трещин и редких аутоиммунных заболеваний вроде болезни Крона. Тема анального здоровья непростая: многие люди годами терпят неприятные ощущения, стесняясь обратиться к врачу. И зря: в большинстве случаев анальная боль легко диагностируется и эффективно лечится.
Разновидности боли в заднем проходе и прямой кишке
Возможные причины боли в заднем проходе
Что делать при появлении боли в заднем проходе
К каким врачам обращаться при боли в заднем проходе
Разновидности боли в заднем проходе и прямой кишке
Боль в заднем проходе может быть разной: острой, стреляющей или ноющей, постоянной или периодической. Она может возникать независимо от того, чем человек занят, или с привязкой к определённым действиям (например, появляться во время долгого сидения или после опорожнения кишечника). Помимо боли, человек может жаловаться на зуд или жжение.
Боль, жжение или зуд в анусе могут сильно снижать качество жизни и в некоторых случаях указывать на серьёзные проблемы со здоровьем. Поэтому при возникновении любых неприятных ощущений рекомендуется обратиться к врачу: своевременная терапия позволит облегчить симптомы и не допустить осложнений.
Дискомфорт любой степени в заднем проходе — не норма, такое состояние не нужно терпеть. К тому же большинство симптомов уходят уже через несколько дней после начала лечения.
Возможные причины боли в заднем проходе
Неприятные ощущения в заднем проходе могут возникать из-за геморроя, анальных трещин, свищей или абсцессов, инфекционных воспалений, глистной инвазии, полипов или злокачественных образований.
Паразитарная инфекция (острицы) — одна из причин сильного зуда в районе ануса, особенно в ночное время. Глисты живут в кишечнике и питаются пищей, которую ест человек. Зуд объясняется тем, что глисты выползают наружу, чтобы откладывать яйца, и раздражают кожу вокруг ануса. Другими симптомами заражения могут быть боль в животе и кровь в стуле.

Острицы могут вызывать сильный зуд в районе ануса в ночное время
Геморрой — одно из проявлений варикозного расширения вен. Он сопровождается образованием венозных узлов в нижней части прямой кишки — перед анусом или вокруг ануса снаружи. Большую часть времени геморрой может не причинять дискомфорта, но в период обострений узлы отекают и увеличиваются в объёме, появляется зуд и боль в заднем проходе, на туалетной бумаге могут оставаться следы крови.
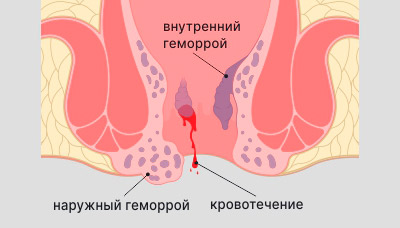
Характерные симптомы геморроя: боль и зуд в заднем проходе, образование венозных узлов, выделение крови
Анальная трещина — это нарушение целостности слизистой оболочки прямой кишки в районе ануса. Для анальных трещин характерна острая режущая боль в заднем проходе и чувство жжения, которые возникают во время дефекации, а затем могут сохраняться ещё несколько часов. На туалетной бумаге обычно остаётся небольшое количество ярко-алой крови.
Анальный свищ — инфекционное заболевание, при котором гной скапливается в подкожной жировой клетчатке в районе прямой кишки, а затем выходит через образовавшийся канал вблизи анального отверстия. Образование свища сопровождается раздражением кожи вокруг ануса, возможна постоянная пульсирующая боль, на туалетной бумаге могут оставаться следы крови и гноя.
Анальный полип — новообразование в анальном канале, которое часто сопровождает хронические воспалительные процессы в толстом кишечнике. Признаками полипа могут быть ректальное кровотечение, изменение характера стула (нетипичные запоры или диарея, которые не проходят дольше недели), боль в районе ануса, общее чувство усталости.
Рак анального канала — редкое заболевание, которое может не иметь симптомов или иметь схожие признаки с геморроем или анальной трещиной. Боль или зуд в районе ануса, выделение слизи или крови, уплотнения вокруг ануса, изменение характера стула (может стать более жидким или рыхлым), а в некоторых случаях — невозможность контролировать дефекацию (недержание кала).
Болезнь Крона (воспалительное заболевание кишечника) — аутоиммунное хроническое заболевание, при котором в разных частях желудочно-кишечного тракта появляются глубокие щелевидные язвы. Болезнь Крона часто сопровождается диареей, общей утомляемостью и снижением веса.
Язвенный колит — воспалительное заболевание кишечника, при котором язвы обнаруживаются только в толстой кишке (в том числе в прямой). Патология может сопровождаться болями в заднем проходе и диареей с кровью.
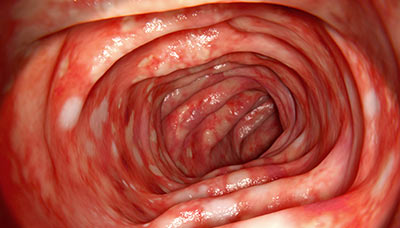
Язвенный колит характеризуется образованием язв на слизистой оболочке толстой кишки
Другие причины. Боль может возникать не только из-за повреждения или воспаления анального канала и прилегающих областей. Неприятные тянущие, давящие или стреляющие ощущения в анусе (а также в промежности, пояснице и даже в ногах) иногда возникают при патологиях мочеполовой системы или желудочно-кишечного тракта, например при почечных коликах, аппендиците.
У женщин боль и чувство распирания в заднем проходе может возникать во время менструаций — такое состояние физиологично и считается вариантом нормы.
У мужчин боль в анусе может быть симптомом обострения простатита — воспаления предстательной железы, расположенной между кишечником и мочевым пузырём.
Боль, зуд или жжение в заднем проходе не всегда говорят о патологических состояниях: иногда неприятные ощущения могут возникать как реакция на косметическое средство, краситель ткани или съеденное накануне острое блюдо. Также боль могут вызывать повреждения, полученные в ходе неосторожных сексуальных контактов.
Что делать при появлении боли в заднем проходе
Если анус болит из-за незначительных повреждений, реакции на косметику или острой пищи, никаких действий предпринимать не нужно: дискомфорт уйдёт самостоятельно через 1–2 дня.
Если неприятные ощущения не проходят, нужно обратиться к врачу. Он проведёт осмотр, чтобы исключить повреждения и патологии, назначит лечение или дополнительные исследования, чтобы установить причину дискомфорта.
Нужно как можно скорее обратиться к врачу, если симптомы нарастают или вызывают беспокойство.
Симптомы, при которых нужно немедленно обратиться к врачу:
- очень сильная боль в заднем проходе;
- боль, которая сохраняется в течение нескольких дней;
- кровь в стуле (на туалетной бумаге), которая не проходит в течение нескольких дней;
- массивное анальное кровотечение во время дефекации;
- боль в сопровождении высокой температуры с ознобом и общим ухудшением самочувствия;
- изменение цвета стула на чёрный или тёмно-красный.
Это признаки, которые указывают на опасные состояния, такие как внутреннее кровотечение, воспалительные процессы или развитие новообразований.
Диагностика
Диагностика заболеваний, которые могли стать причиной боли или неприятных ощущений в заднем проходе, включает физический осмотр и лабораторные исследования.
Во время физического осмотра врач проверяет состояние наружной поверхности ануса и проводит пальпацию анального канала и прямой кишки — это позволяет выявить нарушение целостности слизистых оболочек (анальные трещины), доброкачественные новообразования (полипы) или злокачественные опухоли, воспаление слизистой оболочки прямой кишки (проктит) или жировой ткани, окружающей прямую кишку (парапроктит), а также выпадение прямой кишки, геморрой, свищи и другие нарушения.
Лабораторные исследования помогают уточнить диагноз — например, выявить воспаление, определить возбудителя, исключить повреждения тканей кишечника.
Вен. кровь (+220 ₽)
360 бонусов на счёт
Чтобы узнать, нет ли заражения глистами, назначают соскоб, анализы кала или крови.

54 бонуса на счёт
При подозрении на онкологические заболевания назначают ряд анализов, которые позволяют выявить патологию или предрасположенность к ней на ранней стадии.
Взятие (2 вида, +580 ₽)
109 бонусов на счёт
К каким врачам обращаться при боли в заднем проходе
Так как боль, зуд и жжение в заднем проходе могут быть вызваны разными патологиями и состояниями, может понадобиться консультация нескольких специалистов.
В первую очередь следует обратиться к проктологу — врачу, который занимается лечением и профилактикой заболеваний толстой кишки и анальной области. Он проведёт обследование, чтобы исключить анальные трещины, геморроидальные узлы, полипы и злокачественные новообразования.
Если проктологических патологий не выявлено, врач может порекомендовать посещение других специалистов, например дерматолога или уролога.
Боль в заднем проходе при беременности
При беременности боли в заднем проходе могут быть вызваны увеличенным давлением матки на кишечник и нижнюю полую вену, изменением гормонального фона или расстройствами пищеварения. Наиболее частые причины — это обострившийся геморрой и повреждение слизистой оболочки ануса и прямой кишки (анальная трещина).
Боль при этих патологиях может быть как незначительной, ноющей или давящей, так и резкой и очень сильной. При любых неприятных ощущениях в заднем проходе во время беременности стоит обратиться к проктологу. Он аккуратно осмотрит область ануса, определит причину дискомфорта и назначит терапию.
Как правило, лечение беременных с болью в заднем проходе ограничивается применением местных препаратов (мазей или ректальных свечей), содержащих заживляющие и обезболивающие компоненты. Дополнительно врач может назначить домашние средства ухода (ванночки с отварами трав, контрастные обливания) и диету для регулярного, мягкого стула, который не травмирует повреждённые слизистые оболочки.
Боль в заднем проходе у детей
Неприятные ощущения в заднем проходе часто встречаются у детей, которые посещают сад или начальную школу. Если ребёнку неудобно ходить в туалет в общественном месте, формируется привычка терпеть до дома, могут возникать запоры. Прямая кишка при этом постоянно наполнена, а её содержимое давит на анус.

Привычка терпеть до дома ведёт к возникновению запоров у ребёнка
Также причиной боли, жжения или зуда у детей может быть заражение глистами. Если ребёнок ещё не разговаривает (или стесняется делиться с родителями интимными подробностями), патологию можно определить по косвенным признакам: раздражительности, плаксивости, покраснению в области анального отверстия.
Даже при выраженных симптомах, указывающих на инвазию глистами, выявить паразитов бывает непросто. Поэтому врач может назначить сразу несколько анализов: соскоб, исследование кала и даже крови.
Для лечения назначают противоглистные препараты — врач подбирает их по результатам анализов, с учётом особенностей паразитов, а также возраста, веса и особенностей здоровья ребёнка. В качестве дополнительной терапии показан приём энтеросорбентов (эти препараты выводят из организма токсины, образовавшиеся при разрушении паразитов), пробиотиков для восстановления нормальной микрофлоры кишечника и антигистаминных препаратов.
Лечение
Лечение боли в заднем проходе зависит от того, какой причиной она вызвана. В большинстве случаев достаточно местных препаратов, но иногда приходится применять системные лекарства (например, антибиотики) или прибегать к хирургическому лечению.
Консервативная терапия
При повреждении слизистых оболочек назначают обезболивающие и заживляющие мази или свечи. При раздражении в области ануса врач также может рекомендовать ванночки из отваров трав, чтобы снять воспаление и успокоить кожу.
Если боль вызвана запорами, назначают диету, чтобы стул был более мягким, а походы в туалет — регулярными. При необходимости врач порекомендует слабительные препараты.
Если боль вызвана инфекционным воспалением, потребуется пропить курс антибиотиков.
Для избавления от геморроя врач может предложить консервативные методы лечения — склеротерапию (введение в геморроидальный узел специального раствора, который заставляет узел сжиматься), электротерапию (воздействие на узлы электрическим током), инфракрасную коагуляцию (воздействие на узлы инфракрасным светом, которое замедляет кровоснабжение узла и способствует его уменьшению).
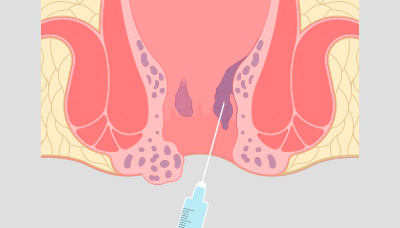
Для лечения геморроя применяют склеротерапию — введение специального раствора в геморроидальный узел
Хирургическое лечение
Хирургическое лечение применяют, если консервативная терапия не может помочь. Например, при глубоких анальных трещинах, свищах, геморрое или новообразованиях.
Несмотря на эффективность хирургических методов, многие симптомы могут возвращаться снова, если не устранить их причину и не исключить провоцирующие факторы — хронические воспаления, запоры, лишний вес, обезвоживание и другие.
Профилактика
Боль, жжение и другие неприятные ощущения в заднем проходе могут возникать из-за запоров, аллергических реакций или нарушения кровообращения в тканях при сидячем образе жизни. В этом случае показан ряд мер, которые помогут избежать дискомфорта или ослабить его проявления.
- исключить аллергены — не использовать для подмывания гели для душа и другие косметические средства с отдушками и красителями;
- пользоваться влажной туалетной бумагой, чтобы снизить риск раздражения;
- следить за тем, чтобы стул был регулярным и мягким: есть больше клетчатки (овощей, фруктов и круп) и продуктов, содержащих полезные бактерии (ферментированные (квашеные) овощи, йогурты), пить достаточное количество жидкости, сократить употребление алкоголя и кофе;
- поддерживать нормальное кровоснабжение тканей: больше двигаться, при сидячем образе жизни делать перерывы в течение дня, чтобы размяться;
- проходить регулярные обследования, в том числе у проктолога, чтобы вовремя выявить и исключить новообразования, геморрой и другие патологии.
Информацию проверил врач-эксперт

Врач-гастроэнтеролог, кандидат медицинских наук
Полезная статья? Поделитесь в социальных сетях:
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
К началу страницы
Боль при дефекации: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Дефекация – это физиологический процесс выделения каловых масс из прямой кишки, являющейся конечным отделом толстого кишечника. Она заканчивается задним проходом, в котором различают два сфинктера (мышечных кольца). Под давлением каловых масс они раскрываются. Человек можем контролировать только внешний сфинктер.
Появление болезненных ощущений сигнализирует о нарушении правильной работы кишечника и прилежащих органов.
При нормальной функции кишечника дефекация происходит 1–2 раза в сутки, иногда чуть реже. Частота испражнений сопровождается изменением консистенции каловых масс. Частый стул характеризуется жидкой консистенцией, а при запоре кал становится твердым, может травмировать слизистую оболочку прямой кишки, вызывая болезненные ощущения разной степени выраженности.
Дефекация – это рефлекторный процесс, который контролируется корой головного мозга.
По мере заполнения прямой кишки каловыми массами поступает сигнал в мозг, мышечные кольца сокращаются и происходит испражнение. При целом ряде неврологических заболеваний нарушается правильная передача сигнала, и процесс опорожнения замедляется, что приводит к накоплению кала в прямой кишке, чрезмерному давлению на стенки кишечника и сфинктер.
Боль при дефекации – серьезный симптом многих заболеваний, поэтому своевременное обращение за медицинской помощью необходимо.
Разновидности боли при дефекации
Боль при дефекации может ощущаться непосредственно в области заднего прохода или иррадиировать (отдавать) в нижние отделы живота, поясницу, ноги. Пациенты описывают ее как режущую, тянущую, пульсирующую, тупую или ноющую.
Возможные причины возникновения боли при дефекации
Одна из частых причин боли при дефекации – защемление геморроидального узла. Вокруг прямой кишки располагаются вены, которые перерастягиваются, когда в них происходит застой крови. Причин такого застоя много — малоподвижный образ жизни, регулярное поднятие тяжестей, наследственная предрасположенность, неправильное питание, беременность, анальный секс, злоупотребление слабительными средствами, некоторые виды спорта (велоспорт, верховая езда) и т. д. В расширенных участках вен формируются тромбы и язвы. Взбухающие стенки вен могут ущемляться и выпадать из заднего прохода. Приступ геморроя всегда сопровождается болью при дефекации и кровянистыми выделениями.
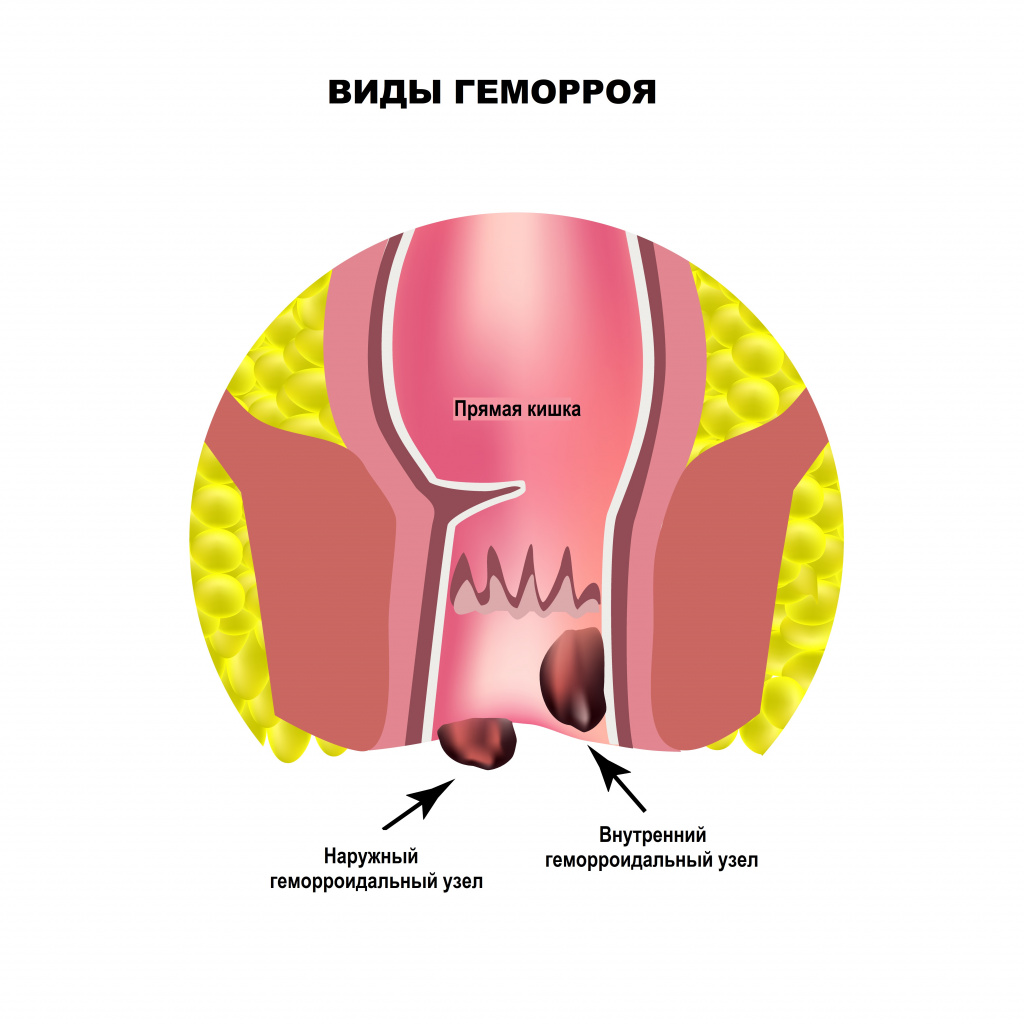
Заболевание серьезно ухудшает качество жизни, а при откладывании визита к врачу и самолечении может привести к осложнениям.
При наличии трещин анального прохода, то есть нарушении целостности слизистой прямой кишки, во время испражнения ощущается сильная кратковременная боль, процесс может сопровождаться выделением крови. Причиной этой патологии часто становится неправильное питание, сидячая работа.
Недостаточное количество клетчатки в пище приводит к нарушению нормальной консистенции каловых масс, а малоподвижный образ негативно влияет на работу мышечных волокон, которые участвуют в изгнании кала из кишечника.
В результате человеку приходится прикладывать больше усилий при испражнении, что и вызывает появление трещин в анальном проходе. При попадании в трещины инфекции может сформироваться гнойный очаг, абсцесс в подслизистой оболочке прямой кишки. Помимо боли при дефекации ощущается чувство тяжести в промежности, пульсирующая боль, повышается температура тела, возникает общая слабость.
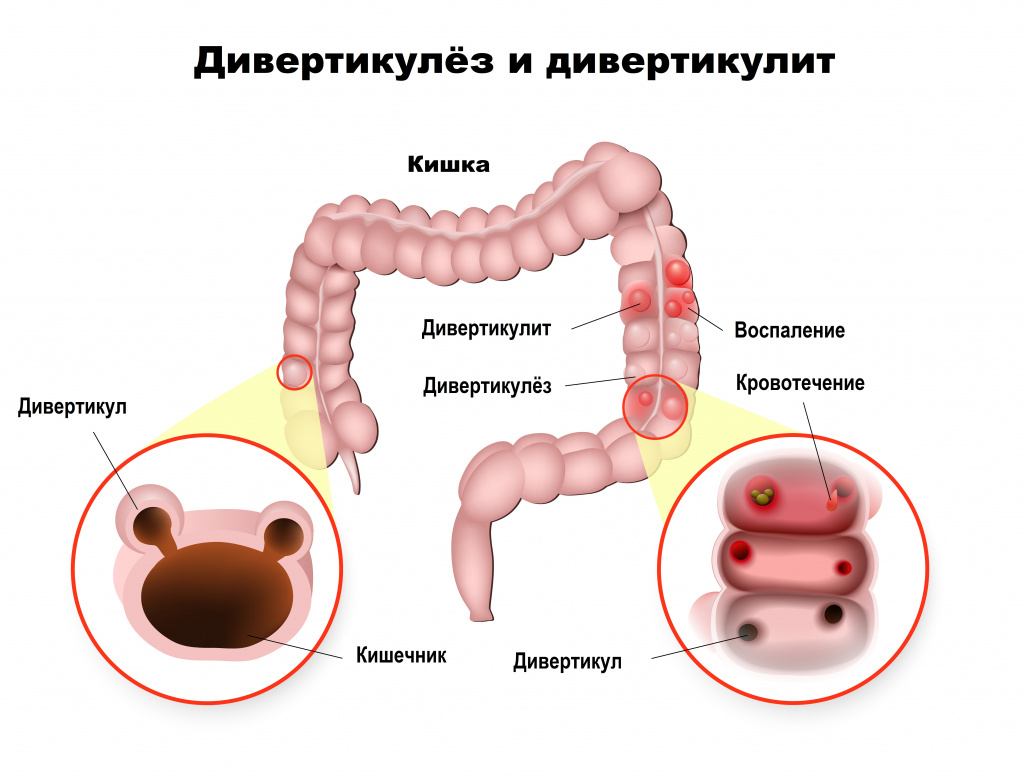
Несбалансированное питание и сидячий образ жизни повышают риск развития дивертикулеза толстой кишки – множественных грыжеподобных выпячиваний стенки кишки. Причиной же заболевания является генетическая предрасположенность, в результате которой ухудшается сократительная способность стенки кишечника и на ней формируются дивертикулы. Боль при этом заболевании локализуется в области живота, иррадиирует в поясницу, задний проход, паховую область и проходит после дефекации.
При парапроктите — воспалении тканей, окружающих анальное отверстие, — гнойный очаг может располагаться рядом с анальным отверстием. Это заболевание начинается внезапно, характеризуется острой болью при дефекации, высокой температурой, ознобом, болевые ощущения могут сохраняться в покое и усиливаться при движении.
Неспецифический язвенный колит и болезнь Крона – воспалительные заболевания толстого кишечника, которые развиваются вследствие иммунных нарушений в организме, когда собственные ткани, в данном случае клетки кишечника, воспринимаются иммунной системой как чужеродные и организм начинает с ними бороться, запуская процесс воспаления. Это хронические заболевания, их течение характеризуется периодическими обострениями и периодами ремиссии.
Первым симптомом язвенного колита и болезни Крона может стать боль при дефекации, в кале будет присутствовать слизь и/или кровь.
Также отмечается общее недомогание, слабость, снижение массы тела, температура может повышаться до 37–37,5°С.
Боль при дефекации может быть симптом такого грозного заболевания, как рак прямой кишки. При появлении жалоб на слабость, снижение аппетита, потерю веса, кровянистые выделения при дефекации следует незамедлительно обратиться к специалисту.
При каких заболеваниях возникает боль при дефекации
- Геморрой.
- Трещины анального прохода.
- Абсцесс перианальной области.
- Острый парапроктит.
- Неспецифический язвенный колит.
- Болезнь Крона.
- Дивертикулез.
- Опухолевый процесс.
- Синдром раздраженного кишечника.
К каким врачам обращаться при появлении боли во время дефекации
Лечением заболеваний толстого кишечника занимается врач-проктолог. После тщательного осмотра и сбора анамнеза назначают дополнительные анализы и инструментальные исследования. Может потребоваться консультация следующих специалистов:
Диагностика и обследования при боли во время дефекации
Для уточнения диагноза назначают следующие обследования:
Что делать при появлении боли при дефекации?
Очень важно соблюдать правильный режим питания, есть больше фруктов, овощей, зелени, круп, не злоупотреблять алкоголем, жирной и жареной пищей.
Активный образ жизни, занятия спортом, прогулки на свежем воздухе также благоприятно влияют на работу кишечника и препятствуют застою крови в венах.
При появлении острой боли при дефекации помогут свечи с обезболивающим и противовоспалительным эффектом, которые может порекомендовать лечащий врач.
Лечение боли при дефекации
Лечение геморроя включает применение обезболивающих, противовоспалительных, ранозаживляющих свечей, препаратов, улучшающих кровообращение, коррекцию диеты. В некоторых случаях рекомендуют хирургические методы – лазеротерапию или склерокоагуляцию.
Терапия анальных трещин заключается прежде всего в коррекции диеты, назначении местных ранозаживляющих, кровоостанавливающих препаратов.
Парапроктит и абсцесс требует назначения антибактериальной терапии, противовоспалительных мазей и свечей.
Лечение синдрома раздраженного кишечника включает в себя назначение успокоительных, противотревожных препаратов, средств, регулирующих моторику кишечника, ферментов для улучшения пищеварения. Также рекомендуют безлактозную диету.
Консервативная терапия дивертикулеза подразумевает назначение антибиотиков, противовоспалительных средств, соблюдение назначенной врачом диеты.
- Лаврешин П.М., Гобеджишвили В.К., Жабина А.В., Гобеджишвили В.В., Владимирова О.В. Лечебная тактика при остром парапроктите // Современные проблемы науки и образования. – 2016. – № 1.
- Ривкин В.Л. Современные концепции патогенеза и лечения геморроя. Медицинский совет. № 2, 2013. С. 103–107.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Во время полярной ночи время летит как то особенно быстро. Как то совсем незаметно прошел день, когда ровно год назад я приехал на Чукотку.

Что я могу сказать по прошествии года своего пребывания здесь? Ну, если коротко, то жить тут вполне себе можно. Причем именно жить, а не только выживать. Но сначала придется нелегко, особенно тем, кто не знает местных лайфхаков и не имеет в городе друзей или знакомых.
Первое с чем я столкнулся, решив выезжать в Билибино — проблема с жильем. При помощи работницы отдела кадров, добавился в городской чат в Whatsapp(в городе туго с Интернетом, у многих трафика хватает только на этот мессенджер, поэтому искать инфу в Вк или на сайтах — бесполезно).
На момент моего приезда, в Билибинском районе началось активное строительство новых объектов, разработка месторождений и количество населения резко возросло за счет понаехавших вахтовиков. Найти съемную квартиру стало очень сложно, все варианты скупали рудники, размещая своих работников по 10 человек в «трешке». Самый дешевый вариант предполагал 35 тысяч в месяц за «однушку», плюс коммунальные услуги. Но и это надо было еще поискать. Поэтому, свой первый годна Чукотке я прожил в деревянном бараке на улице Сеймчанской на южной окраине города. Этот район называют романтично — «старый порт». Не из-за порта конечно же, а из-за того что здесь раньше был самый первый городской аэропорт .

Именно отсюда и начинался город.

Город рос, а эту улицу потихоньку стали обходить вниманием. В итоге, она превратилась в своеобразные задворки города, где основная часть населения — алкоголики, чукчи, а чаще и то и другое сразу, чего уж греха таить. Половина домов на улице — заброшена.





Что характерно, эти деревянные дома стоят на сваях. Если бы за этими сваями следили, дом был бы вполне себе нормальным. Но, к сожалению на это забили и дома сильно «ведет». Дерево материал пластичный и подвижки грунта выдерживает, но трещины в квартире нет-нет, да появлялись,а оконную раму приходилось подпиливать, чтобы окно открывалось и закрывалось нормально.

К моменту моего приезда, одна чукотская женщина уезжала к родственникам на «материк» почти на год, и за сравнительно небольшую плату сдала мне двухкомнатную квартиру. И хоть она была в ужасном состоянии, уборка и небольшой ремонт водопровода сделали ее вполне себе пригодной для проживания.

Зал после уборки


То же самое с кухней. Стиральную машину купил у одной девушки-чукчанки из Анюйска. Машинку привезли на УАЗике, доехала почти целой) Сначала сомневался, что она вообще работает,но как оказалось, старая француженка вполне себе жива. Небольшой ремонт дверцы и гофры барабана(заклеил кусочком велосипедной камеры) и машинка заработала исправно. Для 20 летнего аппарата за 5000 рублей(плюс 1500 за перевоз) это был идеальный вариант.


В подъезде из 9 квартир постоянно обитаемых было всего 4. Еще две представляли собой — заброшку, где иногда живут чукчи.

В таких квартирах официально прописаны люди. У них астрономические долги по коммуналке (до 500 000). Там нет света и воды, работают только батареи, отчего в них еще возможно находиться зимой. Двери зачастую сняты с петель или в них пробита дыра. Иногда они запитываются от других квартир нелегально. Но в одно прекрасное утро к нам пришел электрик из ЖКХ и оставил их всех(а по ошибке еще и меня) без света. Отрубил нелегальные подключения, так сказать. После моей жалобы, они все же разобрались и приехали всей конторой смотреть наш «гербарий» из проводов в щитке.

В подъезде не было даже почтового ящика. Корреспонденцию и платежки почтальон просто клал на перила лестницы в подъезде и они валялись на полу. По осени я залез в заброшенный соседний дом и скрутил почтовый ящик со стены, повесив его в подъезде. Вон он, зелененький, на перилах.
Канализация в доме выводилась в приямок на другой стороне улицы, куда каждую субботу подъезжал «говновоз». Состояние труб было так себе. Под полом в первого этажа в подъезде откровенно журчало. Иногда канализация перемерзала и в один из особенно морозных дней в квартире ниже меня унитаз превратился в фонтан. Проблему устранили, но в целом, лишь после того, как по весне коммунальщики заменили канализационные трубы, в подъезде перестало вонять.

Состояние водопровода тоже было так себе. С горячей водой проблем не было, но холодная явно была грязнее и в ванной еле текла. Сначала можно было выходить из положения тем, что пока горячая вода нагреется, можно спокойно помыться(зимой времени на то вполне хватало), однако с приближением лета, проблема вставала все острее, а потом вообще уперлась в отключение горячей воды на две недели. Надо было что то предпринимать. Единственная контора, занимающаяся этим в городе это ЖКХ. Стояк в доме мне бесплатно менять не захотели, а менять разводку выходило очень накладно — довольно запутанная советская система водоснабжения в таких домах предусматривала запитывание от одной разводки сразу несколько квартир. Трубопровод пришлось бы менять сразу в трех.

В итоге, был найден компромиссный вариант с подключением к другому стояку на кухне — согласились на это за 16 тысяч. Трубу протянули прямо по полу коридора у порога в «библиотеку». В итоге, день работы и одним дождливым летним днем в моей ванной зажурчала холодная вода. Заодно она пошла и у соседки, которая уже давно с ее отсутствием смирилась.

Ну а в самой середине лета, программа «барак на прокачку» достигла своего пика. После нескольких месяцев упрашиваний и напоминаний, в доме установили антенну для спутникового Интернета.



В ноябре приехала хозяйка и намекнула мне на то, что пора бы уже съезжать и халява заканчивается. Договорились о том, что она поживет у сына до конца декабря. Сам же начал искать квартиру. Деньги на это уже успел поднакопить за год, плюс взял займ у АЭС без процентов. Квартиры в городе дорожают, но я кое-как успел купить двухкомнатную хату в центре города за 1 800 000, что довольно дешево (однушка в нормальном доме стоит 1,5 ляма). Хозяева уезжали на «материк» 23 декабря.

В одну из таких панелек я переехал месяц спустя.
В середине декабря ко мне приехала девушка. К моменту ее приезда, в квартире уже все более-менее работало, из «шок контента» были только выбитые двери в брошенных квартирах в подъезде. Хорошая библиотека и коллекция вещей из советского быта произвели впечатление)


Копчик — место локализации боли при сидении и вставании.
Причины появления болей в области копчика при сидении и вставании разнообразны. Дискомфорт в нижней части спины провоцируют воспалительные и дегенеративно-дистрофические поражения костных, хрящевых, мягких тканей, связок, мышц и сухожилий. Боли бывают острыми, пульсирующими, режущими или ноющими, давящими, тупыми. Устранить дискомфортные ощущения любой интенсивности можно только после лечения вызвавших их патологии.
Как определить источник боли
Копчиком, или копчиковой костью, называется нижний отдел позвоночника, который состоит из 4-5 сросшихся позвонков. Он служит местом крепления связок, мышц, сухожилий, поэтому считать его рудиментом несколько ошибочно. Поражение любой взаимосвязанной с копчиком соединительнотканной структуры приводит к появлению болей.

То, что дискомфортные ощущения локализованы в этой кости, понять несложно. Существует несколько специфических признаков:
- область боли находится между ягодицами;
- наиболее выражена болезненность на участке немного выше ануса, а иногда расположена именно в анальном отверстии;
- даже небольшое надавливание на копчик вызывает неприятные ощущения;
- боль практически всегда появляется при долгом нахождении в положении сидя, особенно на твердом стуле или табурете;
- при подъеме ее интенсивность существенно возрастает.
Другой типичный признак того, что боли локализованы в копчике — их быстрое исчезновение при наклоне вперед. Такую совокупность симптомов называют кокцигодинией. Чаще всего она обнаруживается у женщин старше 40 лет.
Причины боли в копчике при сидении и вставании
Дискомфортные ощущения при сидении или подъеме могут возникать из-за воспалительного или деструктивного процесса, развивающегося в области копчика. Но чаще всего является отраженной. Она распространяется на него из других, поврежденных патологией органов, которые иннервируются общими нервными сплетениями.
Боли исходящие из области копчика
Четкая локализация боли в области копчика позволяет довольно быстро диагностировать спровоцировавшую ее патологию. Чаще всего кокцигодиния проявляется при формировании доброкачественных или злокачественных опухолей, воздействия на кость избыточных нагрузок, что характерно при ожирении.
Боль в копчике нередко появляется во 2-3 триместрах беременности. Она естественна и не требует приема анальгетиков — для ее устранения достаточно непродолжительного отдыха. Дискомфорт при сидении или вставании ощущается из-за постоянно увеличивающего объема и веса матки, выработки в организме особых гормонов для подготовки родовых путей.
Травма
Травмирование копчика происходит редко, но оно становится самой частой причиной дискомфорта в нем. Интенсивность боли зависит от степени повреждения костных и мягких тканей. При переломе она острая, пронизывающая, иррадиирущая в рядом расположенные участки тела. Даже после, казалось бы, полного восстановления дискомфорт внизу спины сохраняется еще очень долго. Его выраженность повышается в межсезонье, во время острого течения респираторных или хронических заболеваний. Если перелом обычно случается при дорожно-транспортных происшествиях, то менее серьезное травмирование может произойти в следующих ситуациях:
- падение с большой высоты в положении сидя;
- сильный прямой удар в нижнюю часть спины;
- осложненные роды;
- постоянное длительное микротравмирование копчиковой кости при езде на велосипеде или лошади.
В этих случаях боль обычно исчезает после рассасывания гематомы и воспалительного отека. Но при некачественной регенерации тканей она принимает хронический характер, обостряется после физических нагрузок или интенсивных спортивных тренировок.
Подвывих копчиковых позвонков происходит при родах. При прохождении плода по родовым путям кость сдвигается для расширения выхода из таза. Но иногда смещение копчика избыточно, что и становится причиной его подвывиха. Это возможно при стремительных родах или крупном плоде. В группе риска находятся также женщины с узким тазом.
Пилонидальная болезнь
Так называется поражение кожи между ягодицами немного выше копчика. Патология возникает в результате повреждения волосяного фолликула при травмах, переохлаждении, экземе, аллергическом дерматите. Это приводит к закупорке пор кожи между ягодицами. Если бы такой процесс протекал в другой части тела, то сформировался бы только хорошо поддающийся лечению прыщ. А закупорка межъягодичного фолликула из-за повышенной потливости и натирания бельем приводит к инфицированию пор. Формируется киста, наполненная гнойным экссудатом, выводящимся наружу через свищевые ходы. Для пилонидальной болезни характерна следующая симптоматика:
- кратковременные притупленные боли в области копчика, возникающие в положении сидя;
- усиление болей при переохлаждении, физической нагрузке;
- зуд, мацерация (набухания верхнего слоя эпидермиса) кожных структур;
- незначительные выделения в глубинах складки.
Патология визуализируется, как натягивание или втягивание кожи между ягодицами, ее разглаживание. При остром течении болезни возникают признаки общей интоксикации организма.

Опухоли крестцово-копчиковой области
Боль в крестце может быть спровоцирована тератомой — эмбрионально-клеточной опухолью, развивающейся из эндо-, экзо- и мезодермы. Чаще всего выявляются доброкачественные новообразования, при этом их формирование обнаруживается у ребенка еще до его рождения с помощью УЗИ. Если тератома своевременно не выявлена и не удалена, то возможно ее инфицирование или перерождение в злокачественную опухоль. В последнем случае операции недостаточно — требуется многостадийная химиотерапия. На образование тератомы могут указывать следующие признаки:
- слабость, вялость, сонливость;
- быстрая потеря веса;
- субфебрильная температура (в пределах 37,1—38,0 °C) в течение длительного времени.
Если доброкачественная опухоль небольшого размера, то у человека не возникает каких-либо симптомов вовсе. Крупные тератомы сдавливают расположенные поблизости органы, что приводит к разнообразным клиническим проявлениям. Опухоли злокачественные вызывают сильнейшую боль в копчике, дают метастазы, в том числе в позвоночник.

Ожирение
Наличие лишнего веса — причина болей не только в копчике, но и практически во всех суставах. Избыточная масса тела провоцирует неправильное расположение тазовых костей при сидении. А это — один из провоцирующих факторов подвывиха копчиковой кости. В группу риска входят женщины с индексом массы выше 27,4, мужчины — 29,4. При ожирении нагрузки на позвоночные сегменты существенно возрастают, что нередко становится толчком для развития воспалительных и дегенеративно-дистрофических патологий: артрозов, артритов, спондилоартрозов, остеохондрозов.
Идиопатические боли
Боль в области копчика иногда возникает без какой-либо причины. В нижней части спины ощущается время от времени дискомфорт, но при обследовании не выявляется никаких патологий. Нередко ему предшествуют неврозы или депрессии, поэтому в терапии используются антидепрессанты и успокаивающие средства. В большинстве случаев кокцигодиния возникает внезапно и вскоре исчезает. Если же она приняла хроническую форму, пациентам назначаются физиотерапевтические процедуры, улучшающие состояние структур копчика.
Боли, отдающие в район копчика
Если в области копчика не обнаружена причина кокцигодинии, то проводится обследование органов малого таза. Их поражение приводит к появлению отраженной боли в нижней точке спины.
Геморрой
Геморрой — патология, характерными признаками которой становятся тромбоз, воспаление, расширение и извитость геморроидальных вен, формирующих узлы около прямой кишки. Он развивается постепенно, поэтому интенсивность болей в копчике при геморрое медленно, но неуклонно возрастает.

Вначале возникает тяжесть и зуд в аноректальной области, расстройства перистальтики. К появлению болезненности предрасполагают:
- употребление жирной пищи, алкоголя, продуктов с большим содержанием соли, специй, пряностей;
- значительные физические нагрузки.
Один из типичных признаков геморроя — появление в кале свежей крови или темных кровяных сгустков. Болезненность в копчике возникает при дефекации, чихании, сидении на твердых предметах, длительном нахождении на ногах. Постоянная потеря крови провоцирует анемию, проявляющуюся в слабости, быстрой утомляемости, бледности кожи, плохом состоянии ногтей и волос.
На начальном этапе формирования злокачественной опухоли дистального отдела толстого кишечника не возникает каких-либо симптомов. Это и становится причиной позднего диагностирования новообразования, осложненного метастазами лечения. Опухоль может прорастать внутрь кишечника или охватывать прямую кишку, распространиться на матку, мочевой пузырь, позвоночные структуры. Патология сопровождается следующей симптоматикой:
- расстройство перистальтики (запор, диарея);
- кишечная непроходимость;
- болезненность в области копчика, усиливающаяся при сидении и вставании;
- кровотечения из заднего прохода;
- появление примесей крови в фекальных массах;
- анемия;
- быстрое похудение.
К образованию опухолей прямой кишки предрасполагают ожирение, болезнь Крона, воспалительные патологии кишечника. Установлена взаимосвязь между частотой их формирования и употреблением большого количества мясных продуктов.

Опухоль на МРТ.
Синдром грушевидной мышцы
Так называется комплекс симптомов, который возникает при ущемлении седалищного нерва в подгрушевидном отверстии. Причинами развития синдрома становятся предшествующие травмы, анатомические особенности строения мышц, врожденные или приобретенные аномалии позвоночника. Намного реже болезненность в копчике при подъеме ощущается после интенсивных физических нагрузок. Клинически синдром проявляется:
- периферическими парезами (снижением силы) стопы;
- болью по ходу пораженного нерва.
Интенсивность кокцигодинии нарастает, если в результате сдавления седалищный нерв воспаляется. В этом случае боль не локализуется в копчике, а иррадиирует в область паха, бедра, бока, лодыжки.
Эндометриоз
Эндометриоз характеризуется разрастанием железистой ткани матки за ее пределами. Фрагменты эндометрия проникают в другие органы, претерпевают такие же изменения во время менструального цикла. Клинически это проявляется болями, увеличением пораженных органов, нарушениями менструальной функции. Нередко возникают выделения из молочных желез. При отсутствии лечения значительно повышается вероятность бесплодия.
При эндометриозе болезненность копчика наблюдается при образовании очагов патологии в области, где расположены маточно-крестцовые связки. Это происходит и при повреждении стенок матки. Болезненность усиливается перед менструацией и во время нее, ослабевает или полностью исчезает после завершения цикла.
Болезни пояснично-крестцового отдела позвоночника
Ведущий симптом остеохондроза пояснично-крестцового отдела — боль в нижней части спины, иррадиирущая в копчик, крестец. Если сформировалась межпозвоночная грыжа, то интенсивность кокцигодинии возрастает из-за ущемления спинномозговых корешков. Боль усиливается при вставании, сидении, малейшей физической нагрузке, ходьбе. Для остеохондроза с корешковым синдромом характерны и такие признаки:
- ограничение объема движений;
- снижение чувствительности пораженной области;
- уменьшение мышечного объема.
Нередко причиной болезненности копчика становится спондилолистез. Он развивается в результате травмы, дегенеративных изменений позвоночника, опухолей, когда смещается вышележащий позвонок по отношению к нижележащему.

Спондилолистез на МРТ.
Классификация
«Врачи скрывают правду!»
В основе классификации болей в копчике лежат их локализация, интенсивность и иррадиация в расположенные поблизости участки тела.
Боль в копчике при вставании
Такая боль называется кокцигодинией. Она ощущается и в положении сидя на любой твердой поверхности. Но стоит человеку встать, как боль многократно усиливается. Дискомфортные ощущения локализованы непосредственно между ягодицами и не распространяются на соседние области тела.
Боль в копчике в сидячем положении
Аноректальные боли всегда возникают в положении сидя, а их выраженность при подъеме практически не изменяется. Причины их многочисленны, обычно связаны с протекающим в окружающих тканях воспалительным процессом.
Методы диагностики
Диагноз выставляется на основании внешнего осмотра пациента, его жалоб, наличия травм, воспалительных или дегенеративно-дистрофических заболеваний в анамнезе.
Пальпация
На источник дискомфорта указать болезненность при пальпации. При надавливании на копчик, пояснично-крестцовые позвонки, области расположения мышц, связок, сухожилий возникают неприятные ощущения различной интенсивности. Если при увеличении механического воздействия выраженность болей не изменяется, то, вероятнее всего, они являются отраженными. Наиболее информативна пальпация через прямую кишку. Таким способом оценивается подвижность структур копчика, исключаются новообразования в толстом кишечнике и влагалище.

МРТ, УЗИ
С помощью УЗИ можно диагностировать патологии опорно-двигательного аппарата на ранней стадии развития. Исследование проводится для оценки состояния кровеносных сосудов, расположенных около копчика и в органах малого таза. УЗИ — самая безопасная диагностическая процедура, позволяющая с высокой точностью обнаружить опухоли и воспалительные процессы в брюшной полости.
На полученных при МРТ изображениях отчетливо визуализируются мягкие, хрящевые, костные структуры. Диагностическая манипуляция часто используется при неинформативности других процедур.
Рентген
Исследование помогает выявить причины, приведшие к болезненности копчика. С помощью рентгенографии можно диагностировать поясничный остеохондроз, межпозвоночную грыжу, спондилолистез. Процедура позволяет установить также стадию заболевания, степень поражения тканей, количество возникших осложнений.
Когда и к какому врачу обращаться

Вопросы доктора во время приема
На приеме врач обычно просит рассказать о том, когда появились боли, об их продолжительности и интенсивности. Выставить диагноз помогает установление факторов, предшествующих болезненности в копчике. Врач расспросит, не было ли недавно сильных ударов в спину, ушибов при падении.
Лечение боли в копчике
Болезненность копчика не исчезнет, пока не будет вылечена спровоцировавшая ее патология. К терапии практикуется комплексный подход с использованием препаратов, ЛФК, массажных и физиопроцедур.
Нестероидные противовоспалительные препараты
Для полного устранения острых болей применяются НПВП для парентерального введения: Диклофенак, Мовалис, Мелоксикам, Кеторолак, Ортофен. С болями средней выраженности быстро справляются капсулы, драже, таблетки — Ибупрофен, Кетопрофен, Целекоксиб, Нимесулид, Эторикоксиб. Избавиться от слабых, тянущих, ноющих ощущений можно нанесением мазей и гелей (Фастум, Вольтарен, Найз, Артрозилен, Кеторол).

Слабительные
Боли в копчике часто возникают во время опорожнения кишечника. Человек начинает оттягивать посещение туалета, что приводит к запору, больше неврогенного происхождения. Поэтому врачи назначают пациентам слабительные в таблетках, каплях, жевательных пластинках, порошках для растворения в воде (Гутталакс, Слабилен, Сенаде).

Местные анестетики
При малоэффективности таблеток и мазей практикуется введение растворов анестетиков (Новокаин, Лидокаин) в мягкие ткани, расположенные около копчика. Если кокцигодиния спровоцирована мышечным спазмом, то удается ее устранить на длительное время.
Специальные подушки
В аптеке или магазине медтехнике можно приобрести специальное ортопедическое приспособление — подушку, имеющую форму клина или плоского валика. Ее использование снижает интенсивность болей, становится хорошей профилактикой их появления.

Подушка для сидения.
Физиотерапия
Хроническая болезненность копчика нередко осложняется постоянной спазмированностью расположенных около него мышц. Наиболее эффективны методы лечения с использованием физических факторов. Это магнитотерапия, лазеротерапия, УВЧ-терапия, ударно-волновая терапия, дарсонвализация.
Лечебная физкультура
На этапе реабилитации врач ЛФК составляет индивидуальную программу занятий лечебной физкультурой. Регулярные тренировки способствуют укреплению мышц и связочно-сухожильного аппарата, ускорению кровообращения и микроциркуляции.
Хирургическое вмешательство
Операции проводятся при неэффективности консервативного лечения в течение нескольких месяцев, при болях, не устраняемых медикаментозно, или при осложненной патологии. В некоторых случаях требуется кокцикотомия, или удаление копчиковой кости.
Народная медицина
После проведения основного лечения на этапе восстановления могут использоваться народные средства: настои, отвары, компрессы, растирки, мази домашнего изготовления. Но их применение должно быть согласовано с врачом.



