- Симптомы начального этапа острой почечной недостаточности
- Причины развития почечной недостаточности
- Симптомы почечной недостаточности
- Почки и протеинурия
- Нефротический и нефритический синдромы
- Почему развивается нефротический синдром?
- Первые симптомы поражения почек
- Особенности диагностики
- Проблемы с мочеиспусканием
- Отечность при болезнях почек
- Постоянная усталость и слабость
- Головокружение
- Необъяснимая боль в спине
- Высыпания и зуд кожи
- Металлический привкус во рту
- Тошнота или рвота
- Частый озноб
- Одышка и затрудненное дыхание
- Что такое нефропатия и какие поражения почек типичны?
- Поражение почек при диабете
- Нефропатии, связанные с обменом веществ
- Прогрессирующее воспаление
- Принципы ведения больных
- Стадии острой почечной недостаточности
- Какие отеки должны стать поводом для обращения к врачу
- Диагностика
- Характеристика стадии выздоровления при острой почечной недостаточности, прогноз
- Лечение отеков
- Характеристика олигоанурической стадии ОНП
- Как отличить отеки при болезнях конечностей от почечных
- Прогноз излечения
- При любых отеках нужно обращаться к врачу
- Как появляются отёки
- Острая почечная недостаточность
- Чем отличаются отеки при болезнях щитовидной железы от других
- Как отличить почечные отеки от сердечных
Симптомы начального этапа острой почечной недостаточности
Симптомы первичного этапа ОПН зависят от причин и характера основного заболевания и вызваны действием стрессового фактора – отравлением, потерей крови, травмой.
Причины развития почечной недостаточности
От работы почек зависит водный, азотный, электролитный и другие виды обмена веществ в организме. Почечная недостаточность свидетельствует о невыполнении всех функций.
Наиболее частая причина патологии — хронические заболевания, при которых паренхима почек медленно разрушается, замещаясь соединительной тканью. Почечная недостаточность — последняя стадия пиелонефрита, мочекаменной болезни и др. тяжелых почечных заболеваний.
Отечностью называется увеличение объема тканей, вызванное скоплением жидкости или слизи. Отекание тканей считается одним из признаков воспаления, поэтому припухание при воспалительных процессах и травмах считается нормальным физиологическим явлением и проходит одновременно с основным заболеванием. Однако такой симптом может сигнализировать о серьезных неполадках в организме, требующих врачебной помощи.
Симптомы почечной недостаточности
Наиболее показательный симптом патологий — суточный объем мочи – суточный диурез, или минутный диурез, используемый при обследовании почек методом клиренса. При нормальной работе почек экскреция с мочой составляет 67-75% от объема жидкости.
Минимальный объем, необходимый для работы органа, — 500 мл., поэтому минимальное количество воды, которое человек должен употреблять в сутки, составляет 800 мл.
При стандартном приеме воды 1-2 литра в сутки диурез у здоровых людей составляет 800-1500 мл в сутки. При почечной недостаточности объем мочи значительно изменяется: потребление воды увеличивается до 3 л, а выделение уменьшается до 500 мл. Абсолютный показатель почечной недостаточности — анурия, при которой практически прекращается выделение мочи в мочевой пузырь до суточного объема 50 мл.
Различают острую и хроническую почечную недостаточность:
Почечная недостаточность — серьезное осложнение различных почечных патологий, выражающееся в нарушении функции почек разной тяжести. Состояние в урологической практике встречается часто. С проблемой можно справиться, но орган не восстанавливается. Последняя стадия почечной недостаточности — хроническая. Это не заболевание, а синдром, то есть совокупность признаков, указывающих на нарушение функциональности почек в следствии тяжелых повреждений органа.
В результате почечной недостаточности страдает весь организм, так как при этой патологии происходит отравление всех органов. Поэтому чем раньше начато лечение, тем больше шансов избежать хронизации процесса и необходимости гемодиализа — тяжелой процедуры аппаратного очищения крови, без которой больной с хроническим процессом уже не может обходиться.
Пенистая моча в сочетании с отеками — повод задуматься о здоровье своих почек. Есть вероятность, что речь идет о нефротическом синдроме — состоянии, у которого может быть множество причин и очень неприятные последствия. MedAboutMe рассказывает, как вовремя распознать патологию почек.
Почки и протеинурия

Почки – это парный орган, выводящий из тела воду и те отходы жизнедеятельности, которые в ней растворяются. От того, насколько успешно и правильно почки это делают, зависит способность организма поддерживать гомеостаз (сбалансированность) своей внутренней среды. У почек есть и другие функции: они задействованы в производстве некоторых гормонов, а также в ряде промежуточных метаболических процессов – расщепление белков, глюконеогенез (один из путей образования глюкозы).
Почки пропускают через себя за сутки 1,5 тысячи литров крови. Из этого объёма образуется 180 л первичной мочи, от которой после реабсорбции (обратного поступления воды в организм) остается только 0,5-2 л мочи.
В каждой почке содержится около миллиона клубочков – так называются фильтрующие единицы почек. Каждый из таких клубочков состоит из кластеров капилляров, в которых жидкость из кровеносных сосудов попадает в почечные канальцы. Там происходит абсорбция и реабсорбция химических веществ и образование мочи. В норме белок и клетки крови практически в мочу не попадают. Но при ряде патологий это происходит, и тогда говорят о протеинурии и гематурии, соответственно.
Протеинурия – присутствие белка в моче – наблюдается в следующих ситуациях:
Нефротический и нефритический синдромы
Важно не путать нефритический и нефротический синдромы. Эти два состояния различаются по своим проявлениям:
Нефритический синдром характеризуется:
Нефротический синдром проявляется:
Почему развивается нефротический синдром?
Говоря об основных причинах заболевания нефротическим синдромом, отдельно рассматривают первичные и вторичные (последствия других заболеваний, приводящие к такой специфической нефропатии) факторы.
Среди первичных выделяют врожденный нефротический синдром – проявляется до 3 месячного возраста и инфантильный – проявляется с 3 месяцев до одного года. В возрасте 4-8 лет у 80-90% больных детей нефротический синдром – это проявление болезни минимальных изменений. Впрочем эта же болезнь в 10-20% случаев приводит к развитию нефротического синдрома и у взрослых.
Гломерулонефрит – поражение клубочков почек – приводит к развитию как первичного нефротического синдрома, так и вторичного. Так, в первом случае речь идет о нарушении морфологии почек (их строения), а во втором – гломерулонефрит развивается на фоне инфекций
В длинном перечне вторичных факторов, приводящих к нефротическому синдрому — преэклампсия у беременных, ожирение, некоторые аутоиммунные патологии (коллагенозы), генетические болезни (синдром Марфана, поликистоз почек и др.), системные васкулиты, сахарный диабет, некоторые заболевания крови, тромбозы, опухоли, гемолитико-уремический синдром, вирусные инфекции (ВИЧ, гепатиты В и С, цитомегаловирус), бактериальные поражения легких, сердца, костей, протозойные инфекции (шистосомоз) и др.
Иногда нефротический синдром развивается при повреждении клубочков, вызванном некоторыми лекарственными средствами (НПВС, препараты золота, пеницилламин и др.) или на фоне аллергической реакции.
Первые симптомы поражения почек
Среди ранних признаков нефротического синдрома:
Нефротический синдром – не критическое состояние, которое может некоторое время игнорироваться самим пациентом. В результате на фоне вымывания кальция из костной ткани развивается дефицит витамина D и остеопороз. Часто при этом становятся хрупкими ногти, волосы начинают выпадать. Так как белок массированно выводится с мочой, у детей развивается задержка роста из-за нехватки питания. На фоне ухудшения работы почек снижается их кровоснабжение, что может привести к развитию почечной недостаточности.
Особенности диагностики
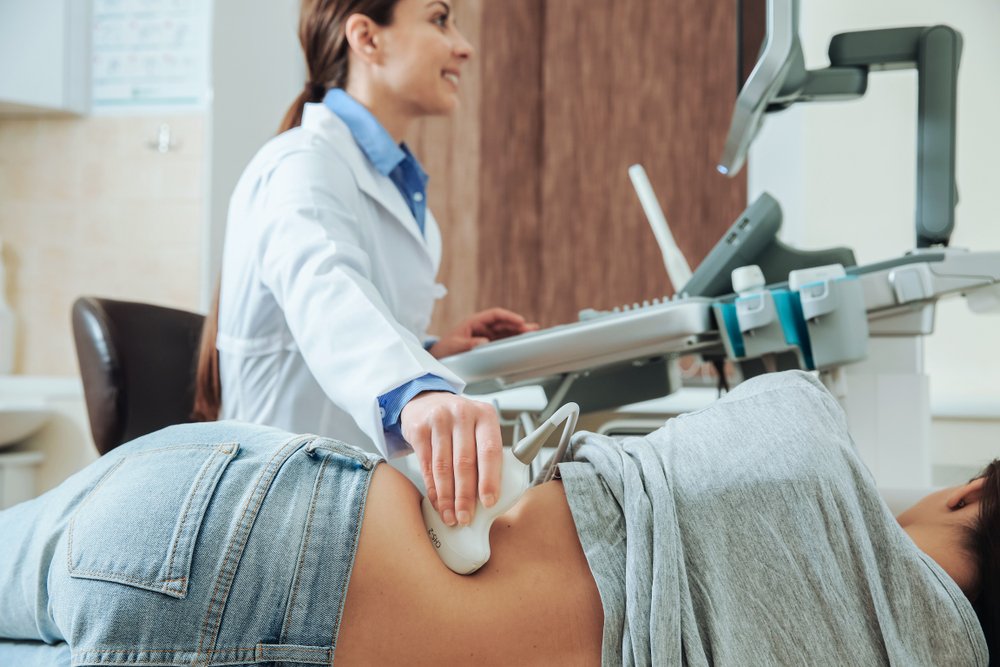
В первую очередь, врач направляет пациента с подозрением на поражение почек на анализ мочи. Чтобы оценить масштабы потери белка, следует собрать суточную порцию мочи. Как было сказано выше, по результатам анализа крови можно также обнаружить дефицит белка и избыток липидов в плазме – это тоже важные диагностические признаки. Для оценки состояния почек может быть назначено УЗИ или КТ.
Лечение зависит от того, что именно послужило причиной развития нефротического синдрома.
Nephrotic syndrome. / Liebeskind DS. // Handb Clin Neurol – 2014 – 119
Нефротический синдром / Navin Jaipaul // Справочник MSD. Пользовательская версия – 2019 Март
Nephrotic Syndrome. / Wang CS, Greenbaum LA. // Pediatr Clin North Am. – 2019 Feb – 66(1)
Два бобовидных органа, расположенные в задней части брюшной полости чуть выше талии и с обеих сторон позвоночника, именуются почками. Они выполняют жизненно важные задачи для поддержания здоровья организма: помогают удалять отходы, регулируют производство эритроцитов, способствуют производству витамина D, необходимого для костей, высвобождают гормоны, регулирующие кровяное давление и пр. Почки помогают контролировать баланс воды и концентрацию минералов (натрий, калий, фосфор) в крови.
С возрастом почки могут работать хуже. Особенно повышают риск почечных заболеваний такие факторы, как диабет, высокое кровяное давление, курение, ожирение и наследственность. Диагностировать болезни почек на начальной стадии довольно трудно, поскольку их симптомы бывают едва заметны, либо похожи на признаки других болезней. Но чем позже обнаружатся проблемы с почками, тем хуже могут быть их последствия. Расскажем о самых распространенных признаках почечных заболеваний:
Проблемы с мочеиспусканием
Это, пожалуй, самый первый и важный симптом того, что почки стали плохо функционировать. Измениться может:
Нередко проявляются симптомы как при цистите: частые позывы к мочеиспусканию с небольшим количеством выделяемой мочи.
Отечность при болезнях почек
Почки ответственны за удаление отходов и лишней жидкости из организма. Когда этого не происходит, невыведенная жидкость накапливается в теле и вызывает отеки. Они чаще всего бывают на руках, ногах, голеностопных суставах, лице и под глазами. Если почки не в порядке, то при нажатии на кожу пальцем можно заметить, как она теряет первоначальный цвет, становится на некоторое время тусклой и бледной.
Постоянная усталость и слабость
Когда почки не функционируют должным образом, человек часто чувствует слабость, усталость и быструю утомляемость без особой физической нагрузки. Двумя распространенными причинами этих симптомов являются анемия и накопление отходов в организме. Здоровые почки создают гормон, называемый эритропоэтин. Он помогает продуцировать эритроциты. Поврежденная почка уменьшает производство этого гормона, что приводит к снижению количества эритроцитов в крови. Помимо этого, при плохой работе почек организм не справляется с выведением вредных веществ, что вызывает потерю аппетита, а затем и потерю энергии, слабостьи быструю утомляемость.
Головокружение
Когда заболевание почек вызывает анемию, человек может периодически чувствовать головокружения, терять равновесие, вплоть до предобморочного состояния. Это происходит потому, что при анемии мозг не получает достаточное количество кислорода для нормального функционирования. Недостаток кислорода в голове чреват проблемами с памятью, концентрацией внимания и сном. Если человека начали часто беспокоить необъяснимые головокружения, плохая концентрация и бессонница, то нужно обязательно пройти медицинский осмотр.
Необъяснимая боль в спине

Необъяснимая боль в пояснице или внизу живота — еще одна частая причина заболевания почек. Болезненные ощущения могут быть и в области суставов, которые могут становиться менее подвижными и «хрустят». Боль в нижней части спины и в паху нередко бывает вызвана камнями в почках и уретре. Поликистозная почечная болезнь — наследственная патология в виде заполненных жидкостью кист в почках. Она может стать причиной боли в нижней части спины, с бока или внизу живота. При возникновении острых болей и спазмов, распространяющихся в нижней части спины или в паху, нужно немедленно обратиться к врачу.
Высыпания и зуд кожи
Частые кожные высыпания, прыщи, раздражения и чрезмерный зуд тоже относятся к одним из признаков некоторых почечных заболеваний. Неправильное функционирование почек способствует накоплению отходов и токсинов в организме, что приводит к возникновению многих проблем с кожей. Другим признаком болезней почек является дисбаланс кальция и фосфора в крови, что нередко вызывает чрезмерный зуд кожи. Если вдруг здоровый кожный покров начал меняться, сохнуть, покрываться прыщами, зудеть, то желательно поскорее проконсультироваться с доктором.
Металлический привкус во рту
Болезни почек нередко сопровождаются неприятным аммиачным запахом изо рта и металлическим привкусом в ротовой полости. Это происходит потому, что плохое функционирование почек приводит к увеличению уровня мочевины в крови. Она в свою очередь распадается на аммиак в слюне, что и приводит к неприятному аммиачному запаху изо рта. По той же причине во рту часто чувствуется металлический привкус, который мешает воспринять истинный вкус блюд.
Тошнота или рвота

Тошнота, рвота и плохой аппетит — распространенные признаки проблем с желудочно-кишечным трактом у людей, страдающих заболеваниями почек. Тошнота и рвота чаще всего бывают утром. Когда почки не способны фильтровать вредные токсины из крови, это приводит к накоплению избыточного азота мочевины в кровотоке. Такое явление стимулирует слизистую желудочно-кишечного тракта и вызывает тошноту и рвоту.
Частый озноб
Когда человек постоянно испытывает озноб, то причин тому может быть несколько. Одна из самых частых — анемия, которая может быть вызвана заболеванием почек. Если человек без какой-либо причины чувствует холод даже в теплом помещении и у него время от времени поднимается температура тела, начинается озноб, головокружение, слабость без признаков простуды, то есть повод задуматься о здоровье почек и пройти обследование.
Одышка и затрудненное дыхание
Одышка — еще один частый симптом плохой работы почек. Если они не в порядке, то в легких повышается объём жидкости, что мешает нормальному дыханию. Одышка также может быть вызвана анемией, спровоцированной почечными заболеваниями. Накопление калия в крови, который плохо отфильтровывается больными почками, чревато нарушениями сердечного ритма.
Урология Лопаткин Н.А., Камалов А.А., Аполихин О.И. и др. 2012
Пропедевтика внутренних болезней Мухин Н.А., Моисеев В.С. 2008
Многие заболевания в организме могут проявить себя не сразу, а по мере того, как формируются нарушения обмена веществ, изменяется структура органов и прогрессирует воспаление. К таким патологиям можно отнести нефропатии, зачастую дающие о себе знать уже на стадии, когда почки серьезно поражены и имеются необратимые изменения в их строении и функционировании. Такие виды заболеваний могут иметь как вторичный характер, например, на фоне диабета, так и первичное происхождение. Особую роль в их лечении играет коррекция питания, изменение образа жизни и медикаментозные воздействия.
Что такое нефропатия и какие поражения почек типичны?
Термин нефропатия включает в себя целую группу патологий, объединенных общими структурными изменениями, которым подвержены почки. При подобном состоянии происходит прогрессирующее замещение функциональных единиц почек — нефронов неактивной соединительной тканью, что приводит к нарушению основной почечной функции: страдает выведение продуктов жизнедеятельности с мочой. Длительное время изменения никак себя не проявляют, пока почки еще могут справляться с нагрузками и количество функционирующих элементов велико. Но, по мере того, как замещение соединительной тканью достигает значительного объёма, формируются специфические расстройства процесса образования мочи, что приводит к развитию почечной недостаточности, интоксикации продуктами метаболизма (уремия). Изменения в тканях обычно носят необратимый характер, что требует в дальнейшем радикального лечения, вплоть до пересадки почки.
Поражение почек при диабете
Одной из самых известных и тяжело протекающих патологий является диабетическая нефропатия. Она возникает в позднем периоде диабета, когда нарушения обмена веществ уже сильно выражены, страдают сосуды во многих органах и тканях из-за постоянно повышенного уровня глюкозы. Тяжело протекающий диабет с осложнениями в виде нефропатии может привести к летальному исходу в достаточно короткие сроки из-за формирования тяжелой почечной недостаточности.
Каким же образом диабет влияет на работу почек, в чем суть изменений, которые происходит внутри них? Основную роль отводят изменению уровня глюкозы, в силу чего нарушается строение мелких капилляров. Почки богато кровоснабжаются и требуют для работы поступления большого объёма крови и энергии. Если капилляры становятся ломкими, суженными, это вызывает состояние ишемии, что постепенно приводит к замещению функциональных единиц почек неактивной соединительной тканью. При диабете в развитии нефропатии сменяется последовательно несколько стадий. Изначально типично усиление функций почек, что приводит к активизации процессов фильтрации, в том числе и глюкозы в мочу. Длительно некупированный диабет становится причиной постепенной потери альбумина с мочой (микроальбуминурия), а затем все возрастающих количеств более крупных белков. В терминальной стадии развивается нефротический синдром с постепенным отказом почек.
Нефропатии, связанные с обменом веществ
Поражения почек, возникающие в результате нарушений обмена веществ, принято называть дисметаболическими. Может расстраиваться обмен веществ, связанный с синтезом и выведением определенных солей — оксалатов, уратов, солей кальция. При этом нарушается нормальная фильтрация крови в почках с образованием первичной и вторичной мочи, кристаллы соли повреждают нефроны, приводя к хроническому воспалению и замещению пораженных участков соединительной тканью. Существенно страдает обмен веществ и работа почек при подагре, когда нарушен метаболизм пуриновых оснований. Кристаллы солей откладываются не только в почечных канальцах, но и в суставах, многих тканях тела.
Прогрессирующее воспаление
Такие проблемы с почками обычно передаются по наследству из поколения в поколение, наследуется определенный дефект в строении канальцев, клубочков или собирательной системы. В этом случае почки становятся чувствительны к любым негативным воздействиям, будь то резкие нарушения обмена веществ, водная нагрузка или нерациональное питание, а также микробное воспаление. Нередко изменения в почках запускаются после перенесенного тяжелого вирусного или микробного заболевания, когда воспаление из первичного очага переходит на ткань почек, формируя длительный, хронический и неуклонно прогрессирующий воспалительный процесс. Многие годы развитие воспаления может не иметь проявлений. Но по мере поражения все новых и новых клубочков воспаление проявляет себя резкими болями в пояснице, появлением белка и крови в моче, формированием острой почечной недостаточности. Также могут присоединяться гипертензия, отеки и токсикоз.
Принципы ведения больных

Для тех пациентов, кто страдает нефропатиями, важна полноценная работа почек, не приводящая к их перегрузке, чтобы не стимулировать прогрессирования процесса. В этом случае важную роль имеет правильное питание и режим приема жидкости, чтобы не раздражать и без того страдающие органы. Для таких пациентов разрабатывается особый режим питания, с определенными и пожизненными ограничениями в диете: им запрещены острые, кислые, раздражающие блюда, соленая пища. Кроме того, если страдает обмен веществ, за счет питания проводится его коррекция (ограничение продуктов с уратами, пуриновых оснований, блюд, богатых щавелевой кислотой). Важно также следить за рН мочи, в зависимости от того, какой вид нефропатии имеется. Для некоторых из них нужно ощелачивание мочи за счет питья и продуктов питания, для других — подкисление. Это повышает растворимость солей и улучшает их выделение с мочой.
Важно пить достаточное количество жидкости, чтобы почки работали полноценно, но не допускать водной перегрузки, чтобы не происходило срывов. Точный объём питья за сутки будет определять врач, исходя из данных анализов и инструментальных исследований работы почек.
Новое в терапии диабетической нефропатии Попова М.А. Практическая медицина 2005 №1(10)
Нефриты и нефропатии при ревматологических заболеваниях Максудова А.Н. Практическая медицина 2005 №1(10)
Стадии острой почечной недостаточности
По состоянию пациента выделяют 4 стадии.
Таблица 2. Стадии и характеристики хронической почечной недостаточности
СтадияПериод, дниОсобенности протекания
НачальнаяДо неделиПериод действия этиологического фактора
Олигоанурическая или же анурическаядо 21Суточный диурез до 500 мл
Полиурическая (восстановительная)до 5-75 Восстановление диуреза, включающее фазу начального диуреза (кол-во мочи превышает 500 мл/сут) и фазу полиурии (кол-во мочи от 2 л/сут.)
Какие отеки должны стать поводом для обращения к врачу
Стадия полиурии возможна только при адекватном лечении и характеризуется постепенным восстановлением диуреза. На первой стадии регистрируется суточный объем мочи в 400 мл, на стадии полиурии – более 800 мл.
При этом относительная плотность мочи еще низкая, в осадке много белков и эритроцитов, что свидетельствует о восстановлении клубочковой функции, но указывает на повреждение в трубчатом эпителии. В крови сохраняется высокое содержание креатинина и мочевины.
Постепенно восстанавливается содержание калия, скопившаяся жидкость выводится из организма. Эта стадия опасна тем, что может привести к гипокалиемии, которая не менее опасна, чем гиперкалиемия, и может вызвать обезвоживание.
Полиурическая стадия длится 2-12 дней в зависимости от степени поражения почек и определяется скоростью восстановления трубчатого эпителия.
Лечение при олигурической стадии продолжают и во время восстановления. Дозы лекарств подбираются индивидуально в зависимости от показаний. Лечение проводится на фоне диеты с обязательным ограничением потребления белка, жидкости, соли.
Диагностика
Диагностика ОПН на начальном этапе затруднена. Если почечная недостаточность возникает на фоне инфекции или острого отравления, то поражение почки в этом случае закономерно. То же самое можно сказать и об изменении анализов при приеме нефротоксичных лекарств.
Анализ мочи на начальной стадии указывает в первую очередь на факторы, провоцирующие сбой:
На любой стадии назначается бактериологический анализ мочи.
Общий анализ крови соответствует первичному заболеванию, биохимический на начальной стадии может давать данные о гиперкалиемии или гипокалиемии.
Характеристика стадии выздоровления при острой почечной недостаточности, прогноз
Симптомы выздоровления при ОПН: восстановление нормального диуреза и вывод продуктов азотистого обмена.
Если патология протекает тяжело или заболевание выявлено поздно, соединения азота могут выводиться не полностью, и в этом случае острая почечная недостаточность переходит в хроническую.
Симптомы тяжелой стадии:
Нефротический синдром: причины появления, симптомы, диагностика и способы лечения.
Нефротический синдром (НС) – клинико-лабораторный симптомокомплекс, для которого характерна протеинурия (3,5 г/сут. и более), гипоальбуминемия (менее 30 г/л), гиперлипидемия и отеки.
Протеинурия – это превышение концентрации в моче белка.
Гипоальбумиемия – это снижение содержания альбумина в крови.
Гиперлипидемия – это аномально повышенный уровень липидов и/или липопротеинов в крови.
Причины появления нефротического синдрома
Нефротический синдром может развиться на фоне иммуновоспалительных, аутоиммунных, метаболических, токсических и наследственных патологий почек.
В основе НС лежит нарушение структуры или повреждение клубочков почек с последующим повышением их проницаемости для белков плазмы крови.
При заболеваниях иммуновоспалительного характера происходит ряд клеточных реакций иммунного воспаления с повреждением мембраны клубочка. Повышается проницаемость мембраны для белка, развивается массивная протеинурия, нефротический синдром.
При амилоидозе происходит отложение амилоида (белково-полисахаридного комплекса) в стенке капилляров клубочка и нарушение функции почек.
При сахарном диабете наблюдаются расстройства сосудистой проницаемости.
Воздействие некоторых лекарственных препаратов и солей тяжелых металлов на мембрану и клетки клубочка приводит к повреждению капиллярной стенки.
Генетические исследования показали, что в основе возникновения нефротического синдрома могут лежать мутации генов.
Основным признаком нефротического синдрома является массивная протеинурия с суточным выделением более 3,5 г белка. Вслед за значительной потерей белка с мочой снижается количество белка в крови – в частности альбумина (менее 35 г/л). Гипоальбуминемия, задержка натрия и воды в тканях приводят к отекам.
В ответ на снижение содержания альбуминов в сыворотке крови и потерю с мочой «фактора липолиза», способствующего распаду липидов, появляется гиперлипидемия (повышенное содержание в крови холестерина, β-липопротеидов, триглицеридов).
Нефротическая гиперлипидемия играет крайне негативную роль в развитии ишемической болезни сердца и инфаркта миокарда.
При нефротическом синдроме с мочой выводится и холекальциферолсвязывающий белок, потеря которого приводит к дефициту витамина D, нарушениям фосфорно-кальциевого обмена и риску развития остеопороза.
Изменяется содержание основных микроэлементов как в плазме, так и в клеточных элементах (снижается содержание кобальта, цинка, железа и трансферина). Развиваются изменения в свертывающей и противосвертывающей системах крови, а повышенная свертываемость крови усугубляет изменения, происходящие в почках.
Можно выделить следующие заболевания, способствующие или являющиеся фактором развития нефротического синдрома:
По чувствительности к гормональной терапии:
Симптомы нефротического синдрома
Клиническая картина при НС обусловлена функциональными нарушениями почек и других органов, наличием или отсутствием осложнений, а также сопутствующими заболеваниями.
Больные обычно предъявляют жалобы на сонливость и быструю утомляемость, отсутствие аппетита, рвоту, диарею, отеки, онемение конечностей, выделение пенистой мочи.
Клинические проявления первичного НС обычно развиваются у детей в возрасте 2-7 лет. Заболевание может манифестировать на фоне инфекции или вакцинации.
Отеки при нефротическом синдроме могут быть локальными и или достигать степени анасарки (то есть располагаться по всему телу), развиваться постепенно или стремительно (в течение одного дня). Отеки при НС рыхлые, легко перемещаются и оставляют ямку при надавливании пальцем. При их длительном существовании кожа становиться бледной, сухой, атрофичной, на ней появляются бледные полосы растяжения (стрии) и трещины.
При НС происходят изменения во внутренних органах: печени, поджелудочной железе, щитовидной железе, надпочечниках, сердце. Развивается так называемая нефротическая кардиомиопатия, тахикардия.

Диагностика нефротического синдрома
Основные мероприятия, проводимые для диагностики НС:
Альбумин (суточная моча) (Albumin)
Общий белок (суточная моча) (Protein total)
Гемостазиограмма (коагулограмма), скрининг
В некоторых случаях могут потребоваться дополнительные диагностические мероприятия:
Генетическое исследование, направленное на поиск мутаций в гене NPHS2:
Нефротический синдром NPHS1 м.
Нефротический синдром NPHS2 м.
Если при обследовании ребенка возникает предположение о генетической природе нефротического синдрома, это требует морфобиоптического, цитогенетического и молекулярно-генетического контроля до назначения иммуносупрессантов, включая глюкокортикостероиды, так как в ряде случаев они могут ухудшать течение заболевания и способствовать более быстрому прогрессированию НС.
К каким врачам обращаться
При подозрении на заболевание почек или при наличии отеков необходимо обратиться к
, а с ребенком – к
. В дальнейшем для обследования, уточнения диагноза и лечения рекомендована консультация и наблюдение у врача-нефролога.
Показания для консультации других специалистов:
Лечение нефротического синдрома
Цель лечения нефротического синдрома состоит в том, чтобы добиться ремиссии заболевания, убрать отеки, не допустить развития осложнений.
Медикаментозное лечение может включать прием нефропротекторов, антибактериальных препаратов, диуретиков, статинов, антикоагулянтов для профилактики тробоэмболических осложнений; проведение антиагрегантной терапии с целью профилактики сердечно-сосудистых заболеваний. Важное место в лечении нефротического синдрома занимает терапия хронического гломерулонефрита.
Немедикаментозное лечение подразумевает коррекцию питания (снижение количества поваренной соли и ограничение белковой пищи), отказ от курения и приема алкоголя, физическая активность по 30-40 минут в день.
Врачи рекомендуют проводить самостоятельный мониторинг уровня протеинурии с помощью тест-полосок 1 раз в неделю, регулярно измерять артериальное давление.
Неотложная госпитализация больного с НС требуется при развитии нефротического криза (ухудшении состояния больного с НС, связанного с развитием гиповолемического шока, артериальной гипотензии), острой сердечной и дыхательной недостаточности, остром ДВС-синдроме, острой почечной недостаточности, гипертоническом кризе и некоторых других состояниях, о которых вас проинформирует лечащий врач.
По показаниям в условиях стационара проводятся гемодиализ, изолированная ультрафильтрация, плазмаферез.
Основой профилактики нефротического синдрома остается своевременное лечение почечной и внепочечной патологии, регулярный прием препаратов под контролем врача.
- Клинические рекомендации «Хроническая болезнь почек (ХБП)». Взрослые. Разраб.: Ассоциация нефрологов. – 2021.
- Клинические рекомендации «Хроническая болезнь почек». Дети. Разраб.: Союз педиатров России, Творческое объединение детских нефрологов, Российское трансплантологическое общество. – 2022.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Лечение отеков
При скоплении жидкости в тканях, вызванном почечными нарушениями, показаны препараты, устраняющие патологии мочевыделения. Назначаются мочегонные средства, выводящие лишнюю влагу.
При нарушении работы щитовидной железы показаны препараты, корректирующие уровень выделяемых гормонов и снимающие гормональный дефицит.
При ревматических поражениях назначаются противоревматические и противовоспалительные средства. В тяжелых случаях прописывают гормональные мази и таблетки.
При аллергии назначаются противогистаминные (противоаллергические) средства. Необходимо избегать контакта с аллергенами, выявленными в ходе проведения аллергопроб.
Отеки – сигналы о неблагополучии организма, требующие лечения, поэтому их появление требует врачебного внимания. Только обратившись к специалистам, можно устранить этот неприятный симптом и избежать опасных осложнений.
Характеристика олигоанурической стадии ОНП
Эта стадия при недостаточности почек наиболее тяжелая и представляет угрозу для жизни. Симптомы хорошо выражены и характерны, что позволяет быстро поставить диагноз.
На этом этапе в крови быстро накапливаются продукты азотистого обмена – креатинин, мочевина, которые выводятся в здоровом организме с мочой. Снижается всасывание калия, что нарушает водно-солевой баланс. Почка не выполняет функций по поддержанию кислотно-щелочного баланса, в результате чего образуется метаболический ацидоз.
Основные признаки олигоанурической стадии:
Стадия длится от 10 дней до нескольких недель. Длительность периода и методы лечения определяются тяжестью поражения и характером первичного заболевания.
Как отличить отеки при болезнях конечностей от почечных
В отличие от заболеваний почек, отечность при ревматизме, травмах и патологиях крово- и лимфотока конечностей неравномерная – с одной стороны она выражена сильнее. Процесс сопровождается болью, покраснением кожи, ограничением движения в суставах, иногда даже температурой и плохим самочувствием. При почечной отечности острых местных явлений не возникает.
Мочегонные препараты при отекании тканей, вызванном местными причинами, малоэффективны. В этом случае требуется лечение, направленное на устранение воспалительного процесса и нормализацию кровообращения.
Прогноз излечения
Прогноз выздоровления зависит от тяжести основного заболевания. Согласно статистике, при олигурическом течении смертность больных — 50%, при неолигурическом — 26%. Если ОПН не осложняется другими заболеваниями, то в 90% случаев достигается полное восстановление функции почек в течение 6 недель.
При любых отеках нужно обращаться к врачу
Вне зависимости от заболевания, вызвавшего отечность, нужно обратиться к врачу, который проведет обследование, назначит анализы и лечение. Поскольку одни заболевания часто влекут за собой другие, причина отекания может быть многофакторной, спровоцированной сразу несколькими нарушениями. В них сможет разобраться только врач после проведения необходимой диагностики.
Пациентам назначают исследования:
Как появляются отёки
Причины скопления влаги в тканях делятся на три большие группы, в зависимости от механизма своего возникновения:
Поэтому, чтобы убрать отекание тканей, нужно сначала выяснить его причину. Иначе влага вскоре накопится снова.
Острая почечная недостаточность
ОПН – это внезапное резкое нарушение функции органа, развивающееся на фоне других заболеваний или травм. Патология связана с подавлением выделительной функции и накоплением продуктов азотистого обмена в крови. Происходит нарушение водного, электролитного, кислотно-щелочного, осмотического балансов. Эти изменения потенциально обратимы.
Чаще острая почечная недостаточность дает о себе знать в течение нескольких часов, но развитие может затягиваться и на несколько дней. Диагноз ОПН ставится, если симптомы сохраняются более суток.
Таблица 1. Классификация острой почечной недостаточности по причине возникновения
Тип ОПНХарактеристикаКоличество случаев, %
ПреренальнаяОтмечается снижение почечного кровотока70
Ренальная (паренхиматозная)Повреждение паренхимы почки25
Постренальная (обструктивная)Сужение или полное закрытие мочевыводящих путей5
По статистике, причины этих событий:
- применение нефротоксичных препаратов и острые отравления мышьяком, ртутью, грибным ядом — 40%;
- осложнения беременности 1-2%.
Лечение определяется по типу ОПН (преренальному, ренальному, постренальному) и степени поражения почек.
Методы коррекции водно-солевого баланса зависят от диагноза:
При неолигурической форме диализ обычно не назначается, за исключением следующих случаев:
Чем отличаются отеки при болезнях щитовидной железы от других
Чтобы отличить отечность, вызванную снижением работы щитовидки, от почечной, нужно надавить пальцем на припухлость. При гипофункции железы (микседеме) на коже не останется ямки. Это отличие вызывается особенностями нарушения, при котором в тканях скапливается не вода, и слизь. Микседематозные проявления одинаковы утром и вечером и не связаны с употреблением пищи.
Недостаточность гормона щитовидной железы сопровождается и другими симптомами. Кожа становится сухой, шелушащейся с желтоватым оттенком, а лицо напоминает маску. Выпадают брови, ресницы, усы, борода, опухает боковая поверхность шеи.
Попытки убрать отечность с помощью мочегонных препаратов не дают успеха, поскольку слизь, в отличие от воды, с их помощью не выводится.
Как отличить почечные отеки от сердечных
Часто пациенты не знают, чем вызвано скопление жидкости – патологиями сердца или почек. Чтобы отличить почечную отечность от сердечной, нужно понять, когда и как они образуются.
При заболеваниях почек скопление излишней влаги в тканях вызывается снижением выработки мочи. Выделение мочи уменьшается, а объем крови увеличивается, что приводит к повышению давления. В результате, попав в мелкие сосуды – капилляры, она пропотевает через их стенки и попадает в ткани.
При патологиях почек заметны отекание глазниц, век и одутловатость лица утром после пробуждения. Это знает каждый, кто хотя бы раз на ночь наедался солёного. В норме эти проявления быстро проходят, а при почечных нарушениях – сохраняются. По мере прогрессирования болезней отек распространяется вниз по туловищу и может даже появиться на ногах.
Почечная отечность мягкая, легко проминается. К концу дня она уменьшается или исчезает совсем. Скопления жидкости при почечных патологиях бывают скрытыми, проявляясь только набором веса.
Скопление жидкости при сердечных нарушениях постепенно распространяется вверх от голеней и ступней. Их размеры не связаны с периодом дня и практически не зависят от питания. Как правило, к моменту их появления больные замечают нарушения в работе сердца, боли за грудиной, чувство нехватки воздуха, сердечные приступы, сердцебиения и другие сердечные проявления. Скрытых жидкостных скоплений при заболеваниях сердца не возникает.
На этом этапе следует дифференцировать анурию от острой задержки мочи. Для этого проводится катетеризация мочевого пузыря. Если через катетер выводится мочи не более 30 мл/час, то у больного ПН. Для уточнения диагноза назначают анализ на креатинин, мочевину и калий в крови:
Данные микроскопии мочи позволяют судить о характере повреждения. Наличие небелковых и эритроцитарных цилиндров свидетельствует о повреждении клубочков. Коричневые эпителиальные цилиндры и свободный эпителий указывают на канальцевый некроз. Гемоглобин выявляется при паранефральной блокаде.





